健康診断で指摘された洞性徐脈について、精密検査の結果は問題なしでした。
しかし将来的にペースメーカーをつける可能性があると言われたのは気になりました。
今後の予防と治療にそなえ、心臓の病気について調べてみました。
心臓の構造
まず心臓の構造についてまとめてみます。
心臓の大きさは健康な成人で握りこぶし大、重さは200~300gあり、1回の拍動で60~80mlの血液を供給しています。
1分間では4~6リットルの血液が全身に送られていることになります。
心臓は上側の左心房と右心房、下側の左心室と右心室の4つに分かれています。
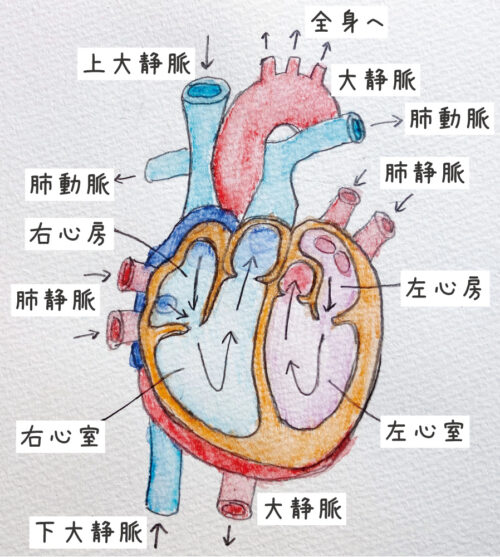
全身の大静脈から戻ってきた血液は右心房に入り、右心室を介して肺動脈に送られます。
肺で酸素を供給された血液は肺静脈から左心房に入り、左心室を介して全身の大動脈に送られます。
「心房の収縮→心室の収縮→心房・心室の拡張」という3つのフェーズを繰り返すことで、ポンプのように血液が送り出されます。
心臓の拍動を生み出すのは電気刺激で、右心房の上部にある洞結節(どうけっせつ)が発信源になります。
洞結節から生じた刺激は心房を通じて、房室結節という中継地点に集まります。
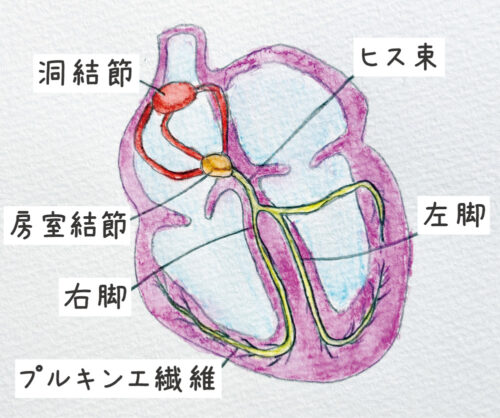
房室結節から先はヒス束(そく)に伝わり、ヒス束は心室中隔で右脚と左脚に分かれます。
最後にプルキンエ線維という細い繊維を通じて、心室の心筋細胞に刺激が伝達されます。
電気刺激は心房から心室に伝わるので、心房→心室の順で収縮します。
最後はどちらも弛緩して、心臓に血液が戻ってきます。
心臓病の種類
心臓の病気は大きく3つに分類できます。
- 不整脈
- 狭心症・心筋梗塞
- 高血圧・動脈硬化
自分が診断された洞性徐脈というのは、このうち不整脈の一症状になります。
狭心症、心筋梗塞、心不全の違い
よく聞く「狭心症」「心筋梗塞」というのは心臓そのものではなく、心臓に血液を送る冠動脈の疾患です。
冠動脈が詰まって血流が悪化し、心筋が酸欠状態になるのが狭心症。
冠動脈の閉塞が悪化して血流が止まり、心筋の一部が壊死するのが心筋梗塞です。
心臓自体の病気としては、以下のようなものがあります。
- 心筋症…心臓の筋肉が厚くなったり薄くなったりして、心臓の機能が低下する
- 心臓弁膜症…心臓内にある4つの弁がうまく開閉できず、心臓内での血流が乱れる
- 心膜炎…心臓を覆う膜が炎症によって厚く固くなり、心臓が動きにくくなる
ちなみに「心不全」というのは病名ではなく、さまざまな原因で心臓の働きが弱まり、全身に血液を送れなくなった状態を指します。
狭心症も心筋梗塞も含めて、あらゆる心臓病の行きつく先は心不全と考えられます。
不整脈について
不整脈はその名のとおり心拍数が乱れる現象で、狭義の原因としては心臓自身が発する電気系統の不具合です。
そのほか狭心症や心筋梗塞といった心臓病が原因で、不整脈が起こることもあります。
高血圧や糖尿病、慢性閉塞性肺疾患(COPD)や甲状腺機能亢進症・低下症によっても、不整脈になることはあるそうです。
不整脈の種類としては、「心房細動」「心室細動」「期外収縮」の3つを挙げられます。
これらに比べれば、脈が遅くなる徐脈性不整脈は危険度・緊急性が低いと考えられます。
心房細動
心房の異常な動き自体は致命的でないそうです。
ただし血液が滞ると心房内に血栓ができて、これが脳梗塞の原因になります。
心臓でできる血栓は直径数センチになるものもあり、脳に運ばれると太めの血管が詰まってしまいます。
「心原性脳塞栓症」と呼ばれる症状で、脳梗塞全体の20~25%を占め、その7割以上は心房細動が理由だそうです。
その他の脳梗塞、「ラクナ梗塞」「アテローム血栓性脳梗塞」よりも深刻で生死にかかわり、助かっても重い麻痺が残るおそれがあります。
心室細動
より危険なのは「心室細動」です。
狭心症や心筋梗塞など、心臓の器質的な病気が原因となる場合が多く、心室が痙攣して全身に血液を送れなくなります。
事実上の心停止となり、脳が血流不足となると数秒で失神します。
そのまま4分も経つと脳死になり、やがて死にいたります。
いわゆる心臓突然死の原因が心室細動で、AEDや心臓マッサージなどの応急処置が必要になるパターンです。
実際は脳への血流停止で意識を失うため、あまり苦しまずに死ねるのかもしれません。
ピンピンコロリといわれる「ぽっくり死」の典型と考えれば、心室細動で寿命を迎えるのも悪くない気はします。
徐脈性不整脈
脈が遅くなる徐脈性不整脈の原因は、「洞不全症候群」と「房室ブロック」の2つに分けられます。
洞不全症候群
洞不全症候群とは、電気信号を出す洞結節自体の働きが低下するものです。
1970年代に提唱されたルーベンスタイン分類によると、以下の3タイプがあるそうです。
- 洞性徐脈…洞結節の機能低下で電気刺激の発生リズムが遅くなった状態(←私はこれ)
- 洞房ブロック…洞結節は正常だが、周囲の心房筋との接触が悪く、電気刺激が房室結節までうまく伝わらない状態
- 徐脈頻脈症候群…頻脈性不整脈の心房細動などと、交互に繰り返される状態
下に行くほど重症度が高く、I~III型と分類されることもあるようです。
I型は脈が遅いだけですが、II~III型になると一過性の心停止が起こります。
洞結節からの電気刺激が一時的に止まる「洞停止」は、洞房ブロックと同じII型に含まれます。
ほかに比べれば洞不全症候群の健康リスクは小さく、軽度の場合は無症状といわれます。
ただし脳の血流が不足するとめまいや失神が起こり、それが原因でケガをするおそれはあります。
房室ブロック
房室ブロックとは、心房から心室へ電気信号がうまく伝わらない現象を指します。
原因となる部分は房室結節やヒス束などが想定され、程度に応じてI度からIII度まで分類され、この順番で重症度が増します。
- I度…伝導が遅くなる
- II度…電気信号がときどき伝わらない
- III度…電気信号がまったく伝わらない
II度のうち房室結節でブロックが起こる「ウェンケバッハ型」は、めまいや失神といった症状がなければ、経過観察でよしとされます。
ヒス束以下でブロックが起こる「モービッツII型」は、突然の心停止が起こるおそれがあり、ペースぺーカーの植え込みが検討されます。
脚ブロック
房室ブロックにいたる前兆として、「脚ブロック」が生じることもあります。
心室に電気刺激を伝える経路は、右心室の右脚、左心室の左脚前枝、左脚後枝の3種類に分かれます。
脚ブロックとは、このうちいずれかの脚がブロックされて、伝導が遮断される状態を指します。
1本程度ならほかの2本が働きを補うとので問題ないそうです。
3本すべてが遮断されると、房室ブロックとして扱われます。
補充収縮
徐脈性不整脈で心臓に電気刺激が伝わってこないとき、心筋が自動的に刺激を発生させる「補充収縮」という機能があるそうです。
ただし本来の刺激伝導系ほど働きが強くないため、めまいや失神、心不全が起こりやすくなります。
不整脈の手術
一般的な不整脈について、薬物療法以外の手術について説明します。
基本的に脈拍異常の原因は電気的エラーなので、痙攣した心臓に電気ショックを与えて除細動を行います。
また異常な電気刺激を出す個所や、刺激が無限ループ(リエントリー)するようになった回路を焼き切ることで、無力化する方法があります。
カテーテルアブレーション
徐脈の反対である頻脈性不整脈の治療には、「カテーテルアブレーション」という術式が行われます。
心臓の中で異常な電気的興奮を発生させている個所を特定し、物理的に焼き切る方法です。
太い血管から心臓までカテーテルを通し、先端から高周波電流などを発生させて問題個所を焼灼(しょうしゃく)します。
カテーテルの先端で風船を膨らませ、肺静脈の入口全周部を一気に焼くバルーンアブレーションという技術もあるそうです。
熱源は高周波以外に冷凍凝固、レーザー照射などがあります。
「心臓を焼く」というのは野蛮な荒療治に聞こえますが、実際は体への負担が軽く、発作性上室頻拍などに対しては95%以上の根治率を誇るそうです。
ただしカテーテルが血管や心臓を傷つけたり、心タンポナーデが起こるなど、合併症のリスクは多少あります。
手術は局部麻酔で行われ、心房粗動で1~2時間、心房細動でも2~4時間で完了するそうです。
入院期間も3~5日で済むため、カテーテルアブレーションは開胸手術に比べると簡単そうです。
たまたま新聞で、カテーテルアブレーションを受けたあと、トライアスロン競技に復帰した40代の市民アスリートが紹介されていました。
この方の場合は、手術のための入院が3泊4日、運動制限もたった1週間で済んだそうです。
(読売新聞2022年1月28日、医療ルネサンスNo.7695「中高年とランニング」)
意識のある状態で心臓手術というと恐ろしいイメージがありますが、カテーテルアブレーションは比較的簡単かつ体の負担も小さいと思われます。
ICDの植え込み
心室細動など致命的な不整脈の治療には、ペースメーカーと似た「植え込み型除細動器(ICD: Implantable Cardioverter Defibrillator)」という機器が使われます。
小型のAEDを体の中に埋め込むイメージです。
心臓の発作を感知すると自動的に電気ショックを与え、心臓が止まってしまった場合はペースメーカーとして機能します。
ICDの植え込み手術も、胸を大きく切開する必要はなく、2~4時間で完了するようです。
ペースメーカー
私が診断された洞性徐脈を含む、徐脈性不整脈の治療はペースメーカーが中心となります。
ペースメーカーは心臓の拍動低下を自動検知して、心筋に電気刺激を送り、リズムを調整する装置です。
電気刺激を発生させるジェネレーターが本体で、鎖骨の下あたりに植え込みます。
そこから伸びたリードの先端にある電極を、心臓内の右心房や右心室に設置します。
ペースメーカーの手術も局部麻酔で行われ、所要時間は1時間半程度、入院も7~10日で済むようです。
ペースメーカーの仕組みはICDと似ていますが、除細動の機能がないため小型で軽量になります。
退院後は3~6か月ごとの定期検診で済み、電池は5~6年もつそうです。
場合によっては10~15年も電池がもったという例があり、不整脈の症状や動作状況によってバッテリーの消耗期間は変わるようです。
リードのない電極一体型のペースメーカーも開発されていて、徐脈性の心房細動のみ適用されます。
この場合は機器を右心室の壁に直接取り付けます。
そのうち技術が進化すれば、胸に電極だけ貼りつけ、ワイヤレスで制御できるペースメーカーが開発されるのではないでしょうか。
スマホのアプリで心拍数を管理して、運動時は心臓の出力を上げたり、手軽に調整できる機能があるとおもしろいです。
障害者手帳をもらえる
ペースメーカーを装着すると1、3、4級いずれかの身体障害者に認定され、いずれも障害者手帳をもらえます。
手帳を交付されれば税金控除や交通機関の割引など、さまざまな特典を受けられます。
生活上の注意点
ペースメーカーを植え込んだ後は、外部からの電磁波や電気の影響に注意する必要があります。
具体的には携帯電話やパソコン、IH調理器、金属探知機、ゲート式の盗難防止装置、高圧電線や放送用の送信アンテナなどに近づかないこと。
またMRIやMRAの検査も、原則として受けられなくなります。
ペースメーカーであれば、車の運転も基本的には許可されます。
ただしICDのほうは電気ショックによる意識消失が起こるため、運転は原則禁止されます。(所定の手続きにより、許される場合もあります)
ペースメーカーによる運動制限は特にないそうです。
しかし植え込み部位に負担のかかる肩かけリュックの使用や、「みこしを担ぐ」といった動作は避けた方がよいとされています。
絶叫マシーンは避ける
運動制限はないですが、遊園地の絶叫マシーンに乗るのは避けたほうがよさそうです。
ジェットコースターに乗ると健常者でも心拍数が著しく上昇して、心臓に負荷がかかるといわれます。
ドイツで行われた実験では、被験者の44%に不整脈が見られ、軽い心房細動を起こした人もいたそうです。
逆に老境にいたって「ぽっくり死にたい」と思ったら、絶叫マシーンで突然死を図るのもありかと思います。
不謹慎ではありますが、合法的な安楽死を実現する「ぽっくりランド」なんてテーマパークを作ったらどうでしょうか。
今の日本では無理ですが、外国人への自殺ほう助が認められているスイスなら実現できそうです。
アルプスの山々を駆け巡るジェットコースターなら、冥途の土産に楽しめそうですね。
不整脈の本
心臓の精密検査を受ける際、予習に使った本をご紹介します。
不整脈がテーマで、出版日が新しいものを3冊選びました。

このなかで山根禎一監修『不整脈・心房細動がわかる本』(2018年発行)がいちばん参考になりました。
初心者向けにイラストが多めで文章も読みやすく、不整脈の概要を知るならこの1冊が最適だと思います。
杉薫監修『これで安心!不整脈』(2013年発行)の内容はやや専門的でした。
(2024/11/19 14:45:07時点 Amazon調べ-詳細)
特に薬物療法について詳しく書かれ、巻末には不整脈の主な治療薬一覧が掲載されています。
ナトリウム/カリウムチャネル遮断薬の仕組みなど、図を使って丁寧に説明されています。
ただし徐脈については先述のようにペースメーカーによる治療が中心で、薬を使うのは高齢で持病があるなど特殊なケースに限られるようです。
『不整脈 最高の治し方大全』(2020年発行)は、Q&A形式の辞書的な本でした。
(2024/11/19 14:45:08時点 Amazon調べ-詳細)
期外収縮や洞性徐脈など、さまざまなテーマに関して疑問点を解決してくれます。
自覚症状があったり、すでに病名が特定されている方には参考になるかと思います。




